Hariduslik ebavõrdsus oodatavas elueas ning viisid selle vähendamiseks
- Mida madalam on haridustase, seda suurem on haigestumuse ja suremuse risk.
- Eestiselavadkõrgharidusegainimesedkeskmiselt11aastatkauemkuipõhiharidusega inimesed ja see vahe ei ole ajas vähenenud.
- Oodatava eluea haridusliku ebavõrdsuse vähendamine on rahvatervishoiu prioriteet.
- Tõhusad ennetavad sammud tervise ebavõrdsuse vähendamiseks oleksid tubakatoodete müügikeeld noorele põlvkonnale, ebatervisliku toidu hinnatõus ja selle reklaami keelamine lastele ning toidutoodete tervislikkuse märgistamine.
- Tuleks pidurdada tervishoiu nihkumist erasektorisse ja arendada ennetusteenuseid, mis võtavad arvesse ka madalama haridustasemega inimeste vajadusi ja arvamust.
SISSEJUHATUS
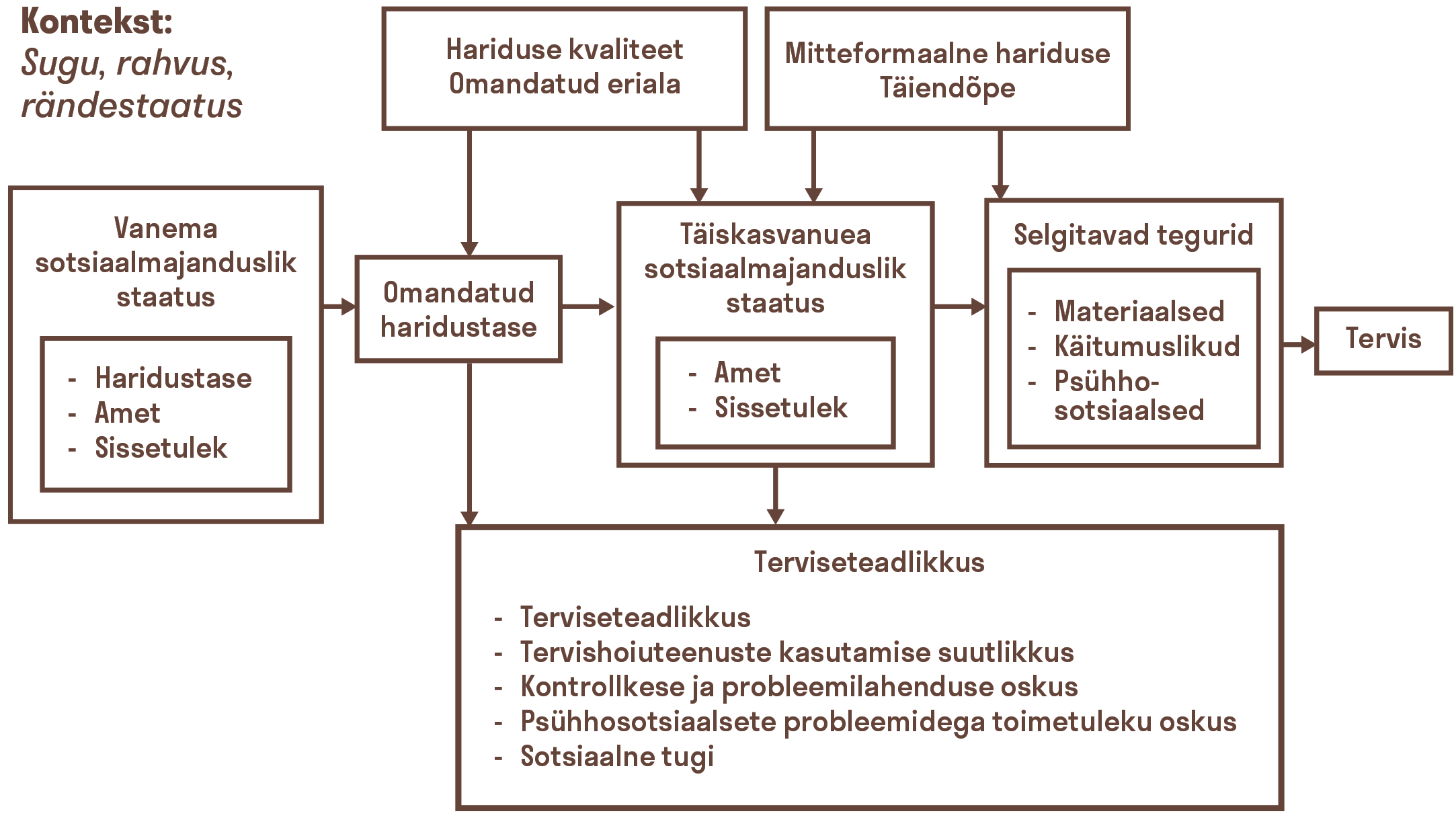
Tervise ebavõrdsus tähendab tervisenäitajate erinevust rahvastikurühmade vahel. See variatsioon joonistub välja mitme ühiskondlikku positsiooni märkiva tunnuse puhul. Inimeste elukoha, ameti, haridustaseme, sissetuleku, kodakondsuse ja rahvusega seotud erinevused terviseseisundis on sotsiaalne probleem, mille juured on ühiskondlikus ebaõigluses.1 Kuigi teadusuuringud on näidanud, et tervise ebavõrdsus on olemuselt universaalne nähtus, on terviselõhe reeglina suurem riikides ja piirkondades, kus ressursid jagunevad ühiskonnaliikmete vahel ebaühtlasemalt ning kus sotsiaalsed sidemed on nõrgemad.2 Miks aga peaksime leppima olukorraga, kus me tervis sõltub suurel määral kontekstist, kuhu me sünnime, kus kasvame, õpime, töötame ja vananeme?
HARIDUSLÕHE OODATAVAS ELUEAS JA SELLE PÕHJUSED
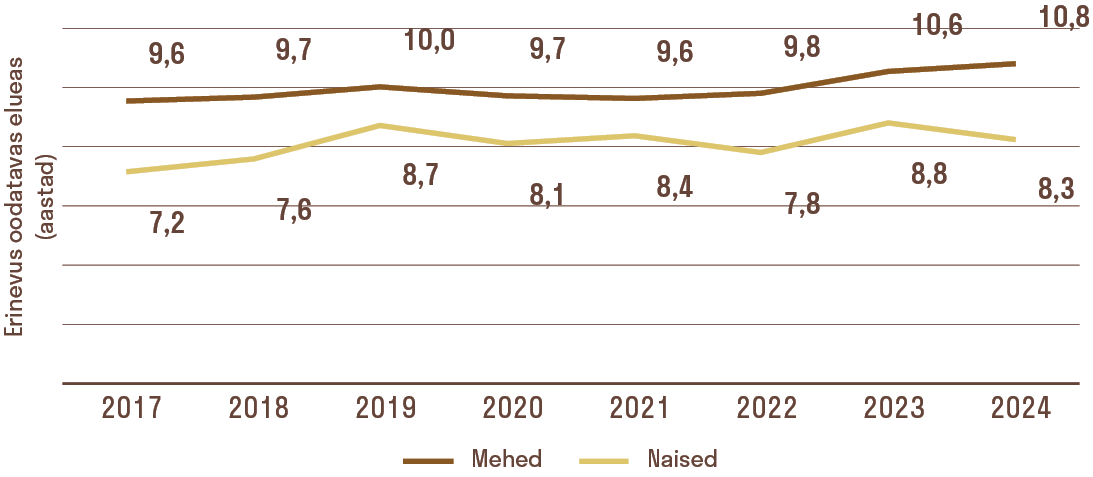
Kõrgharidus toob täna Eestis ligikaudu 11 aastat pikema eluea kui põhiharidus. See suremusandmetel põhinev rahvastiku terviseseisundi indikaator pole aga staatiline, vaid on alates Eesti taasiseseisvumisest teinud läbi suuri muutusi. Üleminekuaja keerulised olud 1990. aastatel tõid kaasa suurenenud suremuse ja sellega ka üldise oodatava eluea languse, kus võitjateks olid kõrgharidusega ja kaotajateks madalama haridustasemega Eesti elanikud. 2000. aastaks ulatus hariduslik erinevus oodatavas elueas meestel 13 aastani ja naistel 9 aastani.3 Kuigi 2000. aastate järel hariduslik erinevus oodatavas elueas Eestis vähenes (2016. a andmetel meestel 10 aastat ja naistel 7 aastat), jäi see siiski suuremaks kui OECD riikides keskmiselt (vastavalt 8 ja 6 aastat)4 ning on viimastel aastatel taas suurenenud (vt joonis 4.3.1). Kõikjal maailmas kaasneb kõrgema haridustasemega väiksem suremusrisk – iga lisanduv haridusaasta vähendab suremusriski ligi 2% võrra.5 Aga miks on pikem haridustee ühes suurema sissetuleku, meeldivama töö ja avaramate võimalustega tervise kaitseteguriks?
Üks levinumaid selgitusi hariduse ja tervise seostele (joonis 4.3.2) on fundamentaalsete põhjuste teooria6, mis näeb haridust kui vahendit mitmesugustele materiaalsetele ja mittemateriaalsetele ressurssidele ligipääsemiseks. Kõrgem haridus toob parema sissetuleku, mis annab rohkem võimalusi valida füüsilist elukeskkonda ja eluviisi ning loob ühes sellega ka tervist toetavama keskkonna. Pikiuuringute tulemused7 kinnitavad hariduse ja sissetuleku tugevat seost suremuse erinevuste selgitamisel. Teisalt loob hariduse omandamisse panustatud aeg ka rohkelt erinevaid teadmisi ja oskusi. Terviseteadlikkusel (ingl health literacy) ehk inimeste võimel leida, mõista ja kasutada teavet ning teenuseid tervisega seotud otsuste ja tegevuste tarvis on oluline roll haridusliku terviselõhe selgitamisel.8
Ressursside vähesus on oluline stressiallikas madalama sotsiaalse seisundiga rühmades. Stress omakorda panustab suremuse hariduslikku ebavõrdsusse eriti südamehaiguste puhul.11 Vanemate haridus ja võimaluste erinevus kujundab ka laste tervist. Näiteks on madalama haridusega emade lastel suurem tõenäosus rasvuda12või suitsetama hakata13.
RAHVASTIKU TERVISE ARENGUKAVA KESKNE EESMÄRK ON VÄHENDADA HARIDUSLIKKU EBAVÕRDSUST TERVISES
Tervise ebavõrdsus on määratletud rahvatervishoiu keskse probleemina nii eelmises kui ka praeguses rahvastiku tervise arengukavas.14 Ühe eesmärgina nähakse ette, et 2030. aastaks ei tohiks põhiharidusega inimeste keskmine oodatav eluiga jääda kõrgharidusega inimeste oodatavast elueast maha rohkem kui kaheksa eluaastat. Samas on viimase seitsme aasta jooksul hariduslik ebavõrdsus oodatavas elueas Eestis pigem suurenenud. Eesmärgi saavutamine on selle võrra raskem, et tervise ebavõrdsust võivad mõjutada ka muutused rahvastiku struktuuris. Hariduse hea kättesaadavus, aga ka demograafilised suundumused tänases Eestis on muutnud haridustasemega seotud proportsioone rahvastikus. 2021. aasta rahvaloenduse andmetel oli Eestis 20-aastaste ja vanemate hulgas kõrgharidusega inimesi 39% ja põhiharidusega 15%.15 2000. aasta loenduse järgi aga olid vastavad proportsioonid 26% ja 27%.16 Põhiharidusega rühm tänases teadmuspõhises maailmas eristub eelmistest põlvkondadest arvatavasti nii ressursside kui ka isikuomaduste ja kognitiivsete võimete poolest, mis omakorda mõjutavad tervisega seotud otsuseid.17 Seega ei tasu loota, et tervise ebavõrdsus väheneks iseeneslikult, vaid selleks on vaja läbimõeldud ja teaduspõhist poliitikat ja tõhusaid sekkumisi.
PÕHJUSTEST LAHENDUSTENI
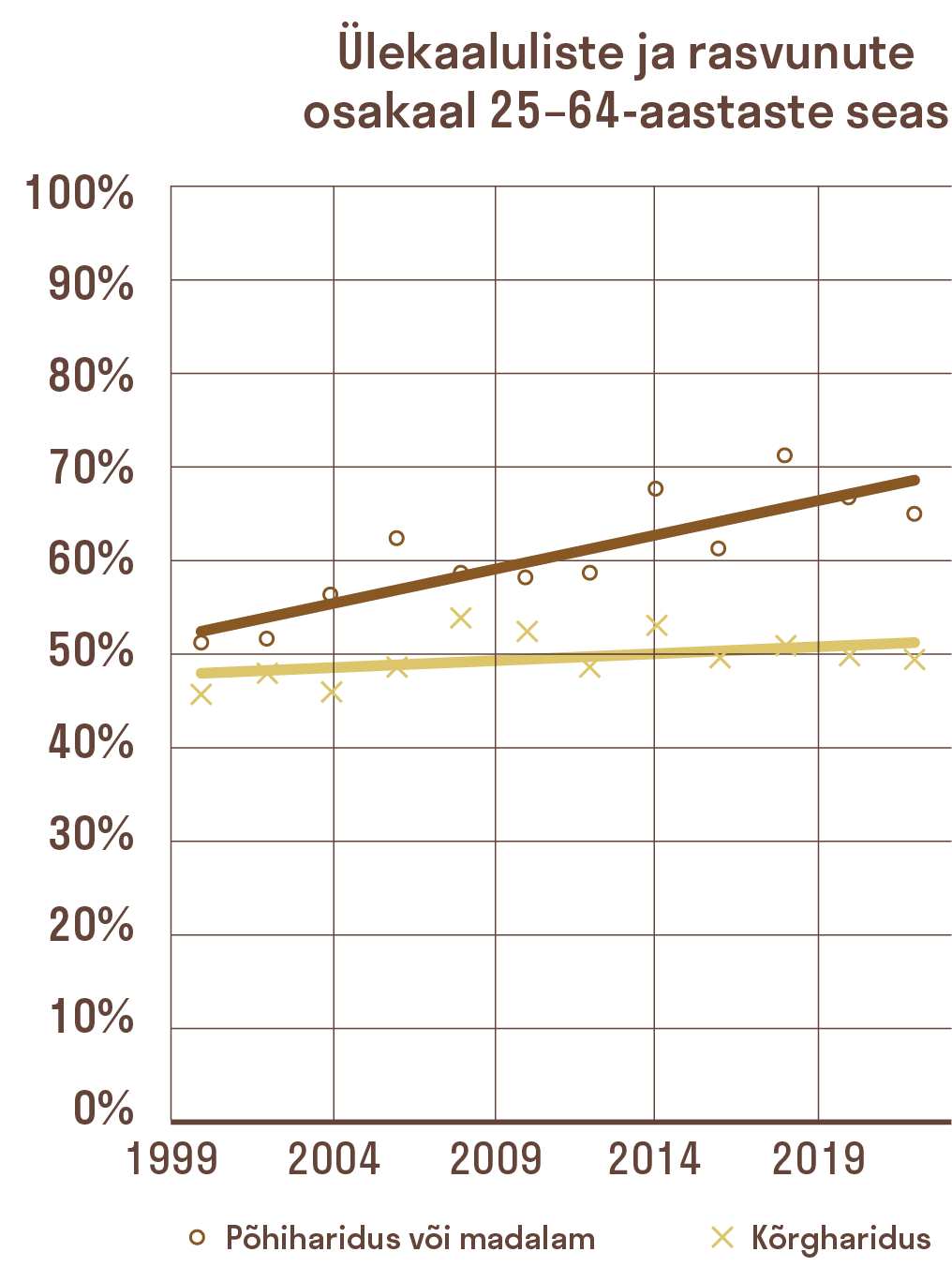
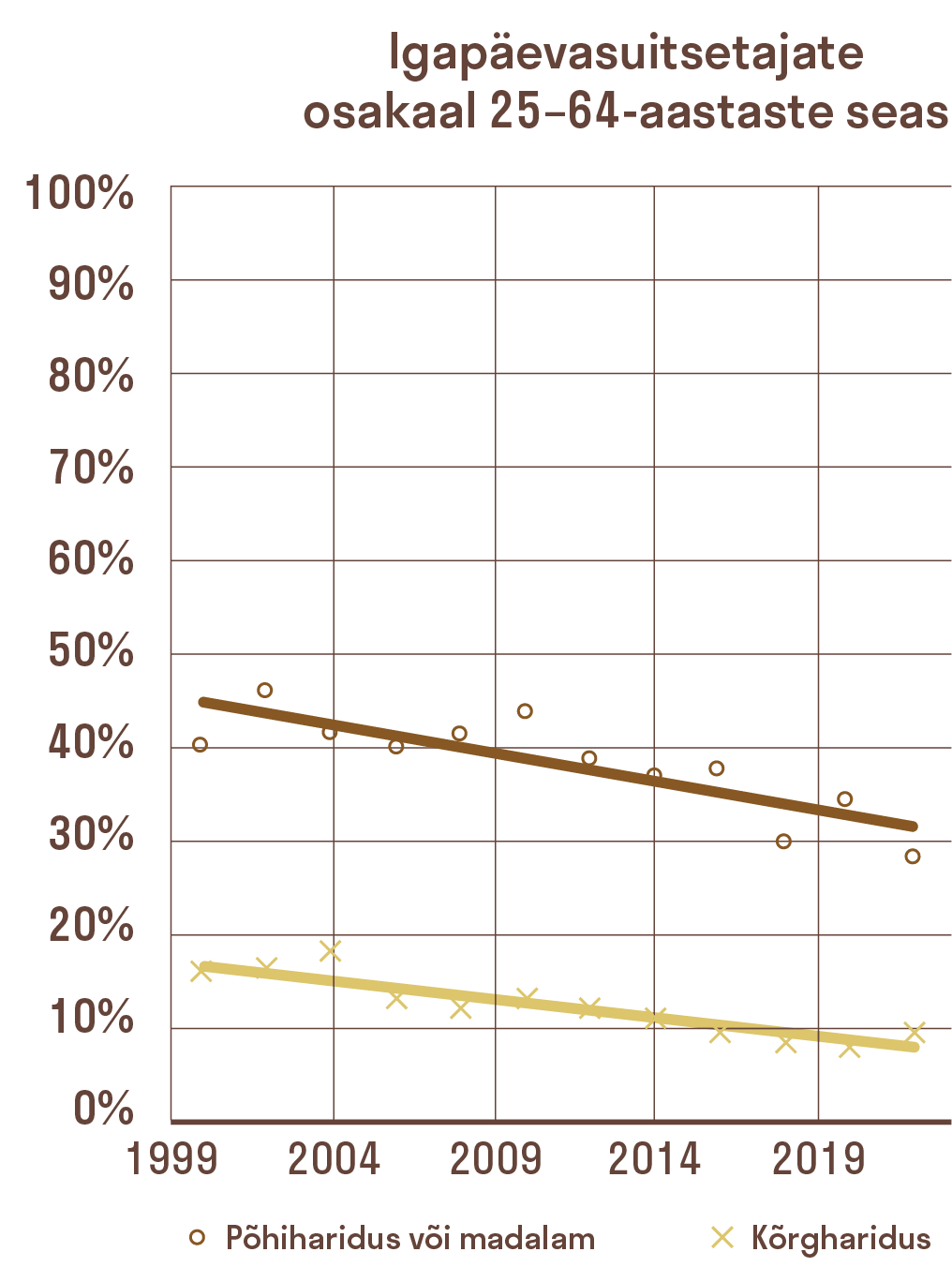
Südame-veresoonkonna haigused selgitavad Eestis ligikaudu poole, vähktõbi viiendiku ning vigastused ja mürgistused ligi 13% suremuse ebavõrdsusest põhi- ja kõrgharidusega rühmade vahel.18 Suremuse haridusliku ebavõrdsuse põhjuseks on sageli käitumuslikud riskitegurid: suitsetamine selgitab ligi kolmandiku, eba-tervislik toitumine (mis väljendub liigses kehakaalus või kõrgvererõhktõves) ligi viiendiku ja alkoholi liigtarbimine vähemalt kümnendiku hariduslõhest.19 Kui tavatubaka suitsetamine on Eestis juba mõnda aega olnud langustrendis, on ülekaalulisus ja rasvumine tõusuteel.20
Paraku on muutused tervisekäitumises enamasti olnud ebasoodsamad madalama haridustasemega rühmades ning seeläbi on suurenenud hariduslik ebavõrdsus (joonis 4.3.3). Lahendused ebavõrdsuse vähendamiseks peavad seega tegelema haiguste kujunemist mõjutavate käitumuslike riskitegurite ennetuse ja tervishoiuteenuste võrdsema kasutamisega.
TÕHUS ENNETUS
Haridusliku terviselõhe vähendamiseks tuleb ennetuses keskenduda ennekõike suitsetamise ja alkoholitarbimise vähendamisele ning toitumisharjumuste parendamisele (eesmärgiga alandada kehakaalu ja vererõhku). Selle eesmärgi nimel on viimase poolesaja aasta jooksul maailmas katsetatud väga erinevaid meetmeid. Tuginedes Maailma Terviseorganisatsiooni (WHO) koondatud tõendusmaterjalile tõhusaimate meetmete kohta21 ning mitmetele üksikuuringutele ja ülevaadetele, käsitleme järgnevalt ennetavaid lahendusi, mis aitaksid vähendada oodatava eluea hariduslikku ebavõrdsust Eestis.
Püüdlus tubakavaba Eesti poole on oluline samm suitsetamisest tuleneva suremuskaotuse ja selle haridusliku ebavõrdsuse vähendamiseks. Eesti tubakapoliitika roheline raamat23 on olnud valdkonna ennetustegevuse ja poliitika raamiks kümmekond aastat. Kuna enamik riike on tubakapoliitikat karmistanud, pole Eesti koht tubakapoliitika meetmete rahvusvahelises pingereas viimastel aastatel paranenud.24 Maksimaalsest sajast punktist saavutab Eesti jätkuvalt keskpärase tulemuse (49 punkti), mis jääb oluliselt alla Suurbritanniale (82 punkti), aga ka Leedule (52 punkti). Kuigi tubakatoodete aktsiisi on alates 2018. aastast igal aastal tõstetud, ei ole tempo olnud piisav, kuna muude kaupade tarbijahinnaindeks on alates 2021. aastast kasvanud tubakaga võrreldes kiiremini.25 Suitsetajaid kohtab endiselt laste mänguväljakutel, kohvikute väliterrassidel ja parkides, kus paljud riigid on suitsetamise keelanud. Tubakatoodete kättesaadavuse ja kasutuse vähendamise efektiivsemad ja kulutõhusamad sekkumised on loetletud tekstikastis „Suitsetamise vähendamist toetavad meetmed”.26 Kuna igapäevasuitsetajate osakaal on madalamas haridusrühmas ligi kolm korda suurem kui kõrgharidusega rühmas27, siis aitaksid tubakapoliitika meetmed kaasa ka haridusliku terviselõhe vähendamisele.
- Ostujõust kiirem tubakatoodete maksutõus
- Tubakatoodete kättesaadavuse ja nähtavuse-atraktiivsuse vähendamine (müügipiirangud ja standardpakendid)
- Efektiivsemalt jõustatud suitsetamiskeeld avalikes kohtades
- Suitsetamisest loobumise teenuste reklaam ning nikotiini asendusravi rahastamine
Sarnaselt tubakavaldkonnaga aitab alkoholikahjusid vähendada alkoholi hinna regulatsioon ja kättesaadavuse piirangud.28 Eesti alkoholipoliitika hindamine29 tõi välja mitu soovitust (vt tekstikast „Alkoholitarbimise vähendamist toetavad meetmed“). Kuigi Eesti alkoholipoliitika on viimase paarikümne aasta jooksul muutunud märksa korrastatumaks30, on lähiriikidest veelgi põhjalikumad alkoholipoliitika muutused toimunud Leedus31. Leedust on pärit ka Eesti oludesse sobiv tõendus alkoholipoliitika mõjust haridusliku ebavõrdsuse vähendamisele – alkoholiaktsiisi tõusu järel vähenes üldsuremuse hariduslik erinevus 13%.32 Kuigi lühiajaline, osutab see näide, et hariduslikku terviselõhet on võimalik läbimõeldud poliitikaga vähendada. Oluline aspekt on ka alkoholi põhjustatud kahju teistele ühiskonnaliikmetele – uuringud33 on näidanud alkoholi kättesaadavuse seost vägivallakuritegude ja liiklusõnnetustega.
- Alkoholiaktsiisi tõus määral, mis vähendab alkohoolsete jookide taskukohasust
- Alkoholi kättesaadavuse piiramine (sh litsentsisüsteem, müügiajad, kaugmüük)
- Tõhusam ravi- ja hooldussüsteem alkoholist tingitud probleemide ja tervisehäiretega inimestele
Tervislikum toitumine aitaks vähendada liigset kehakaalu ja langetada vererõhku, toetades seeläbi oodatava eluea haridusliku ebavõrdsuse vähenemist. Suhkrustatud jookide sagedase tarbimise erinevus põhi- ja kõrgharidusega rühmades on Eesti täiskasvanute seas ligikaudu kolmekordne.34 Suhkrujookide maksustamine Mehhikos ja Suurbritannias vähendas ööpäevaringse suhkru tarbimist ja suurendas vee tarbimist kõige enam kehvema sotsiaalmajandusliku taustaga inimeste seas.35 Madalama haridustasemega rühmade väiksem suhkrutarbimine vähendaks rasvumist, mis on südamehaiguste ja vähktõve oluline riskitegur, ning aitaks seeläbi vähendada oodatava eluea hariduslikku ebavõrdsust. Kui Eestis vähendaks suhkrujoogi maks rasvumist ligikaudu 2%36, siis astmeline toidu käibemaks (ebatervislikud toidud suurema ja tervislikud toidud madalama maksumääraga) oleks tõhusam meede, vähendades USA mudel-uuringu alusel37 rasvumist 20–50%.
- Toidu hinna reguleerimine, muutes ebatervislikud tooted kallimaks ja tervislikud soodsamaks
- Ebatervislike toitude turunduse piiramine lastele
- Toidutoodete tervislikkuse märgistamine
Ebavõrdsuse vähendamiseks on vaja teha tervislik toit kättesaadavamaks ja atraktiivsemaks lastele, kes on pärit madalama hariduse ja sissetulekuga peredest. Näiteks Bere jt38 juhuslikustatud katses Norras pakuti sekkumisgrupi koolilastele tasuta puuvilju. Tulemuseks oli suurem päevane tarbitud puuviljade kogus (ja väiksem soolaste näkside kogus) kui kontrollrühma koolide lastel. Mõju oli suurem eelkõige madalama sissetulekuga perede lastel. Viimasega haakuvad Suurbritannia mudeluuringu39 tulemused, kus ebatervisliku toidu telereklaami keelamine langetas laste rasvumust keskmiselt 5%, kuid mõju oli kaks-kolm korda suurem kehvema sotsiaalmajandusliku taustaga perede puhul.
Positiivseid muutusi tarbimises võib tuua toidumärgistuse süsteemi muutmine. Ainult pool tarbijatest loevad toidu märgistust ja madalama haridustasemega rühmades on märgistuse lugejate osakaal väiksem. Põhjusena tuuakse teksti väiksust ja rahulolematus toidumärgistusega on suurenenud.40 Kuigi nii Euroopas kui ka Eestis on aastakümneid tegeletud hea tava, käsiraamatute ja pakendite disainijuhiste soovitamise ja edendamisega, on suurenev rahuolematus märk sellest, et tööstuse olemasolevast eneseregulatsioonist ei piisa.
Tõhusaim viis, mis aitaks ennekõike madalama haridusega rühmadel kiiremini mõista ja arvestada toitude terviseteavet, oleks selle teabe lihtsustatud esitamine pakendil. Näiteks võiks märgistada toidupakendid ühese NutriScore’il tugineva tervislikkuse hinnanguga skaalal A-st E-ni, kus A (roheline) tähistab kõige tervislikumat ja E (punane) kõige ebatervislikumat valikut. Hinnang tugineks kaheksal toidu koostise komponendil (sh kalorsus ja suhkrusisaldus 100 grammi kohta). Arvukad juhuslikustatud katsed on näidanud, et toidupakendite selline märgistamine suurendab tervislike toitude ostmist, vähendab tarbitud kalorite hulka ja seeläbi ka rasvumist.41 Selline lähenemine võib vähendada hariduslikku terviselõhet. Austraalias läbiviidud uuring näitas, et tootjate vabatahtliku eneseregulatsiooni korral said kõigest 7% toodetest vastava tähise42, kuid meetme kohustuslikuks tegemine seostus 14-kordse tervisekasuga. Diferentseeritud hinnapoliitika, lastele suunatud ebatervislike toodete reklaami piiramine ja toidutoodete tervislikkuse märgistamine toote pakendil oleksid tõhusad sekkumised toitumise tervislikkuse parendamisel (vt tekstikast „Toitumise parendamist toetavad meetmed“).
KUIDAS VÄHENDADA HARIDUSLÕHET TERVISHOIUTEENUSTE KASUTAMISES?
Hariduslikku ebavõrdsust tervishoiuteenuste kasutamises on Eestis suhteliselt vähe uuritud. Teistes riikides on leitud, et kõrgema haridustasemega rahvastikurühmades on kaks-kolm korda rohkem kolesterooli ja vererõhu mõõtmisi43 ning nad on saanud rohkem ennetavat statiinravi44. Hästi juurutatud ravistandardid on vähendanud hariduslõhet raviteenuste saamisel45, mistõttu hariduslikud erinevused uute ravimite kasutuses ja ravisoostumuses võivad olla väiksemad46. Ka sümptomijärgses raviteekonnas on madalama haridusega rühmade tulemused reeglina halvemad. Inglismaal läbiviidud uuring näitas, et peale erakorralise meditsiini osakonnast lahkumist oli madalama haridustasemega rühmade suremus 10% suurem.47 Lõuna-Koreas on täheldatud, kuidas suurema sissetulekuga inimestel on suurem tõenäosus saada kiiremat kiirabiteenust, tuvastada sekkumist vajav südamerütmihäire ja saada kodus sekkuvat ravi, samuti on nende suremus väiksem kui madalama sissetulekuga inimestel.48
- Haridustasemest tulenevate erinevuste väljaselgitamine tervishoiuteenuste kasutamises ja tõhususes
- Personaalne riskipõhine ennetus, mh madalama haridustasemega rühmades
- Nutikad digilahendused terviseteenuste toestamiseks
- Madalama haridustasemega rühmade kaasamine ennetusteenuste disainimisse
Eestis on viimase kahekümne aasta jooksul avaliku sektori osakaal tervishoiu rahastamises vähenenud 78%-lt 72%-le.49 Samal ajal on suurenenud erasektori osakaal tervishoiuteenuse pakkumises 26%-lt 38%-le. On võimalik, et nende muutuste kontekstis on teatud terviseteenuste (sh vaimse tervise teenuste) kättesaadavus, kasutatavus ja tõhusus langenud enim just madalama haridus- ja sissetulekutasemega rühmades.
Sõeluuringutes osalemine langetab vähktõppe suremust, ometi on see hariduslikult diferentseeritud.50 Üks võimalus parandada emakakaelavähi sõeluuringutes osalemist madalama haridustasemega rühmades on vastava teenuse pakkumine kodustes tingimustes.51 Eestis alustati HPV-kodutesti katsetamist 2021. aastal52 ja nüüd pakub Tervisekassa seda võimalust edukalt kõigile sõeluuringusse kutsutud naistele. Teine võimalus hariduslõhe vähendamiseks vähi varasel avastamisel võiks olla emakakaela ja soolevähi sõeluuringu kutsete personaliseerimine lähtuvalt (muu hulgas) kutsutava haridustasemest.
See aitaks tõsta programmi kulutõhusust ja võimaldaks paremini jõuda riskirühmadeni, kutsudes neid sõeluuringule varem või sagedamini (vt tekstikast „Tervishoiuteenuste kasutamist toetavad meetmed“).53 Sarnast mudelit võiks kaaluda ka südameveresoonkonna haiguste ennetamise teenuse arendamisel. Personaalse ennetuse aluseks oleks personaalsete riskiprofiilide toomine perearstide ja õdede töölauale, kus lisaks geeniandmetele oleksid kaetud ka käitumuslikud ja sotsiaalsed riskitegurid.
Uued väljakutsed ja arengusuundumused eeldavad ajakohaseid tervishoiulahendusi. Suitsetamisest loobumise teenused on kulutõhusad ja vähendavad hariduslikku ebavõrdsust suitsetamises.54 Põhjanaabrite väljatöötatud nutirakendus suitsetamisest loobumiseks suurendas loobumismäära tõhusamalt kui trükimaterjalid.55 Nutiteenuseid võiks arendada nii toitumisnõustamise, kaalulangetamise kui ka ravisoostumuse suurendamise tarvis. Arenev tehnoloogia võimaldab kõrge vererõhu tuvastamist ja jälgimist nutirakenduse abil, ilma et oleks vaja pöörduda tervishoiuasutusse.
Tervishoiuteenuste kasutuse hariduslõhe vähendamiseks tuleks toetavate teenuste disainimisse kaasata teenuste tulevased kasutajad, pöörates samal ajal tähelepanu ka sihtrühma heterogeensusele. Näiteks Inglismaal disainiti veebipõhine suitsetamisest loobumise teenus koostöös vähese haridusega suitsetajatega, mille järel langes suitsetamise määr 43% madala haridustasemega rühmades, kuid mitte kõrgharitute rühmas.56 Vastuvõtlikkus sellistele sekkumistele võib eriti tõhus olla, kui teavitustegevustesse kaasata sihtrühmale sobivaid mõjuisikuid, sealhulgas suunamudijaid, keda jälgivad madalama haridustasemega inimesed. Ajakohastatud ja personaalselt suunatud sekkumised tervishoiuteenuste kasutamisel võiksid vähendada hariduslikku ebavõrdsust nii riskitegurites kui ka haigestumises ja suremuses.
KOKKUVÕTE
Põhiharidusega inimesed elavad Eestis 11 aastat lühemat elu kui need, kellel on kõrgharidus. Viimastel aastatel on see vahe pigem suurenenud. Oodatava eluea hariduslik ebavõrdsus ja selle muutumine on peamiselt seotud eluviisiga (suitsetamine, alkoholitarbimine, toitumine), aga ka tervishoiuteenuste kasutamisega. Kõik nimetatud tegurid ei sõltu pelgalt valikutest, vaid ka võimalustest, mis on seotud olemasolevate materiaalsete ja mittemateriaalsete ressursside jaotumisega. Seetõttu oleks muude meetmete kõrval oluline vähendada sissetulekute ebavõrdsust, mis on Eestis suurem kui Euroopa Liidu riikides keskmiselt.